Méthode de communication, directive et centrée sur la personne à aider, utilisée pour augmenter la motivation intrinsèque au changement, par l’exploration et la résolution de l’ambivalence.
L’entretien motivationnel est un style de communication collaboratif, orienté vers un but, et qui accorde un intérêt particulier au langage du changement.
Il se donne pour but de renforcer la motivation et l’engagement de la personne pour atteindre un but spécifique en explorant les raisons propres de la personne, ceci dans un climat d’acceptation et de compassion.
Il se donne pour but de renforcer la motivation et l’engagement de la personne pour atteindre un but spécifique en explorant les raisons propres de la personne, ceci dans un climat d’acceptation et de compassion.
Un bon entretien motivationnel permet d'améliorer l'alliance thérapeutique
et l'observance des traitements chez le patient.
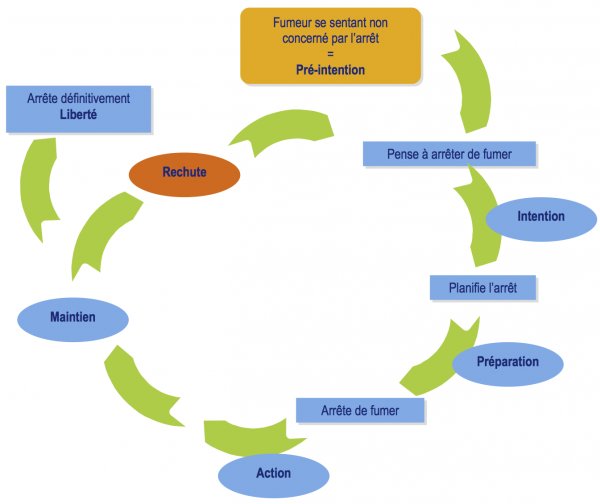
Pour pouvoir faire de l’entretien motivationnel, il faut savoir reconnaître le stade du patient et alors appliquer les stratégies motivationnelles adaptées à ce stade.et l'observance des traitements chez le patient.
Cela a été développé à la base pour les addictions mais finalement on s’est rendu compte que ça peut fonctionner pour toutes les pathologies.
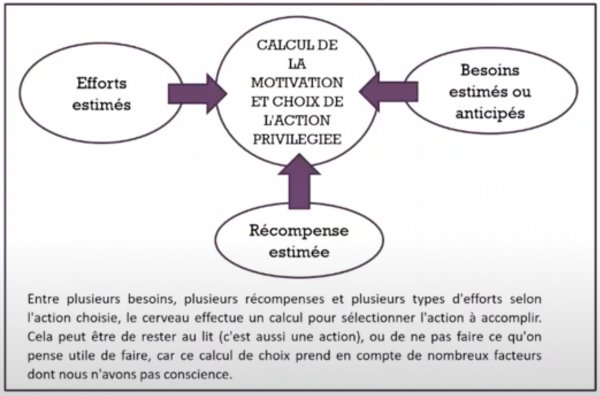
Ces techniques permettent de prendre en compte l’ambivalence de chacun. Certaines personnes ne sont pas forcément en demande de changement mais manifestent un comportement problématique. On a les cas extrêmes d’actes délictueux, médico-légaux. On a des personnes qui ont des problèmes de gestion des émotions difficiles. Dans des suivis plus classiques, on pourra voir des personnes très attachées aux bénéfices secondaires de son comportement problème. Souvent à court terme cela la soulage (renforcement). Il faudra arriver à expliquer que ces comportements qui la soulagent lui coûtent également quelque chose. L'utilisation d'une «balance motivationnelle» est souvent pertinent pour formaliser les différents composants de l'ambivalence.
Note : Dans le cadre de l’abus de substance, on est clairement dans le circuit de la récompense.
Il faut éviter de tomber dans l’écueil de vouloir convaincre la personne, cela amène la personne à se défendre et à se cramponner à sa position. L’objectif n’est pas non plus d’aider la personne à accepter son comportement actuel et à rester comme elle est.
Une fois l'ambivalence explorée, on va amener la personne à travailler sur son sentiment d’efficacité personnelle.